В ходе клинического исследования с участием почти 400 человек проверили, снижает ли доставка мезенхимальных стволовых клеток (МСК) через коронарную артерию в сердце после инфаркта риск развития сердечной недостаточности в течение трех лет. Исследование проводилось в трех больницах в Ширазе (Иран).
Успешное лечение инфарктов повысило выживаемость пациентов, однако при этом растет число случаев постинфарктной сердечной недостаточности. Предполагается, что терапия стволовыми клетками способна поддержать регенерацию сердечной ткани и восстановление функции миокарда. Однако большинство предшествующих клинических испытаний терапии стволовыми клетками проводились на небольших выборках, а изменения фракции выброса левого желудочка отслеживались не дольше года. Во многих исследованиях контролировались лишь суррогатные конечные точки — помимо фракции выброса левого желудочка, также сердечные биомаркеры или размер рубца.
В 2020 году были опубликованы результаты исследования BAMI с участием 375 пациентов, где группе лечения вводили мононуклеарные клетки костного мозга. В этой группе было отмечено снижение госпитализации по поводу сердечной недостаточности, но существенного преимущества по конечной точке (снижения смертности) показать не удалось. Однако мезенхимальные стволовые клетки представляются более перспективными из-за благоприятного профиля безопасности, иммунопривилегированных свойств и простоты получения.
В новом исследовании пациентам вводили аллогенные мезенхимальные стволовые клетки, полученные из Вартонова студня — соединительной ткани пупочного канатика, обозначали как WJ-MSC (Wharton’s jelly derived mesenchymal stem cells). Этот тип клеток уже подтвердил свой потенциал в регенерационной терапии сердца.
В рандомизированном клиническом исследовании участвовало 396 пациентов (средний возраст — 57,8 лет в группе вмешательства и 59,2 в контрольной группе). Все они перенесли первый инфаркт миокарда, приведший к обширному повреждению сердечной мышцы и ослаблению функции левого желудочка, при этом не имели предшествующих заболеваний сердца.
В группе вмешательства было 136 пациентов, которые в течение 3–7 дней после инфаркта миокарда получили внутрикоронарную инфузию WJ-MSC в дополнение к стандартной терапии. Остальные 260 пациентов получали только стандартную терапию. Средняя продолжительность наблюдения составила 33,2 месяца.
Первичной конечной точкой исследования была выбрана частота развития сердечной недостаточности, а вторичные конечные точки включали повторную госпитализацию по поводу сердечной недостаточности, смерти от всех причин и отдельно смерти от сердечно-сосудистых заболеваний, а также повторную госпитализацию по поводу инфаркта миокарда.
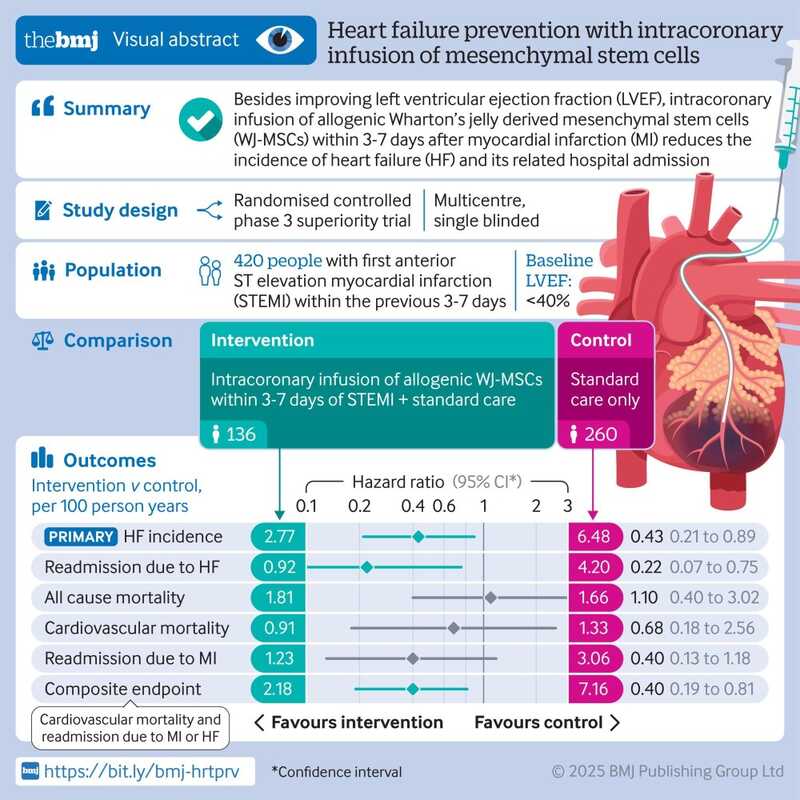 Схема исследования и визуализация результатов. Credit: The BMJ (2025). DOI: 10.1136/bmj-2024‑083382 | CC BY-NC 4.0
Схема исследования и визуализация результатов. Credit: The BMJ (2025). DOI: 10.1136/bmj-2024‑083382 | CC BY-NC 4.0
Внутрикоронарное введение WJ-MSC снизило частоту развития сердечной недостаточности (2,77 против 6,48 на 100 человеко-лет), повторных госпитализаций с сердечной недостаточностью (0,92 против 4,20 на 100 человеко-лет). Также отмечено улучшение по комбинированной конечной точке, включающей сердечно-сосудистую смертность и частоту повторных госпитализаций по поводу инфаркта миокарда или развития сердечной недостаточности (2,80 против 7,16 на 100 человеко-лет). В то же время не было продемонстрировано статистически значимого влияния на частоту повторных госпитализаций по причине инфаркта, смертность от всех причин или смертность от сердечно-сосудистых заболеваний. Фракция выброса левого желудочка, которую наблюдали в течение шести месяцев, увеличилась в обеих группах, однако в группе вмешательства увеличение было значительно более выраженным.
Среди ограничений исследования ученые упоминают невозможность проведения двойного слепого испытания, так как на пациентах контрольной группы не выполнялись процедуры, имитирующие вмешательство. Кроме того, не оценивались биомаркеры, характерные для сердечной недостаточности, и не исследовалось физиологическое влияние вмешательства на сердечную ткань, например, с помощью биопсии сердца или расширенной визуализации. По мнению авторов, подобные тесты могли бы подтвердить дополнительные преимущества постинфарктной клеточной терапии и способствовать ее внедрению в клиническую практику. Из-за небольшого размера выборки у авторов не было возможности скорректировать результаты с учетом таких факторов, как ожирение, курение, стресс, уровень образование, социально-экономический статус.
Предыдущие исследования показывают, что терапевтическое действие МСК опосредовано преимущественно паракринными сигналами, стимуляцией ангиогенеза, модуляцией воспаления и подавлением фиброза, а не приживлением клеток или структурным восстановлением миокарда, подчеркивают авторы.
Несмотря на то, что инфузия МСК существенно не повлияла на частоту рецидивов инфаркта миокарда или смертность, исследование демонстрирует потенциал этого подхода в качестве дополнительной терапии при инфаркте для предотвращения сердечной недостаточности.
Сердце после ишемии «починили» имплантацией новых кардиомиоцитов